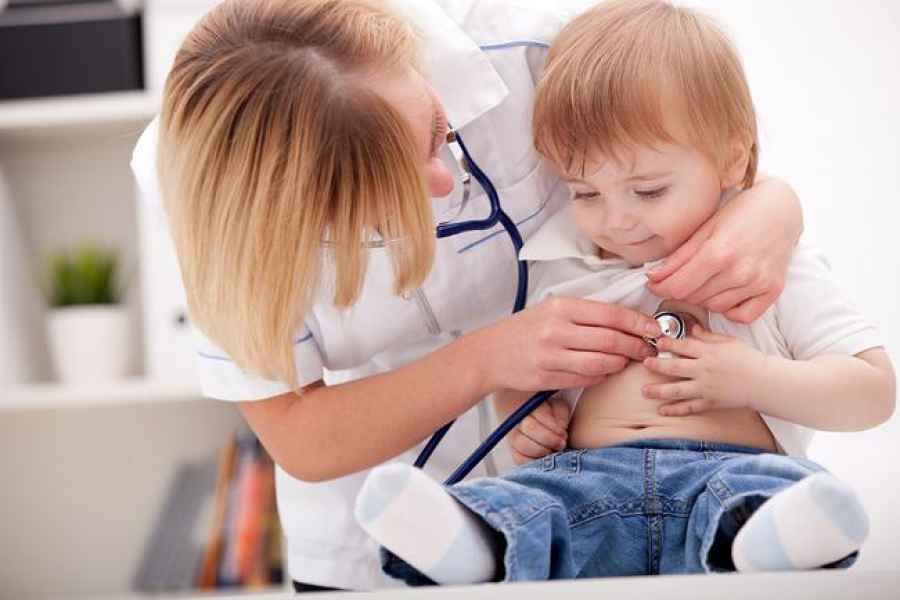
Nuevo tratamiento para cáncer de mama temprano
El cáncer de mama es uno de los más frecuentes en el país y en el mundo. Un subtipo -conocido como HER2 positivo- es aquel que presenta una expresión anormal, un mayor número de copias de proteína HER2 en las células. En Argentina, se estima que alrededor de un 15% de los casos diagnosticados de cáncer de mama son HER2 positivo.
Las pacientes con ese tipo de cáncer cuentan ahora con una nueva opción de tratamiento. La ANMAT aprobó recientemente en Argentina el uso de trastuzumab emtansina luego de la quimioterapia neoadyuvante (antes de la cirugía), y la cirugía; para pacientes con cáncer de mama temprano HER2 positivo que tienen enfermedad invasiva residual en la mama y/o ganglios linfáticos. Esta nueva alternativa terapéutica redujo significativamente (en un 50%) el riesgo de recaída de la enfermedad o muerte, lo que representa una nueva oportunidad en un estadio curativo para pacientes con este tipo de cáncer.
En la actualidad, algunas pacientes con cáncer de mama HER 2 positivo temprano (con un tumor mayor o igual a 2 cm y/o ganglios axilares comprometidos), tienen indicación de iniciar el tratamiento con quimioterapia neoadyuvante en combinación con anticuerpos anti HER2. Luego de la intervención y, de acuerdo a los resultados del tratamiento, se determina si el tumor efectivamente desapareció o si quedan aún células tumorales, lo que se denomina enfermedad residual. "Las pacientes en las que el tumor no se destruye con tratamiento neoadyuvante son las que tienen mayores posibilidades de recaer y eventualmente morir por la enfermedad. Hasta ahora, sabíamos que el pronóstico era malo, pero no teníamos cómo cambiarlo", explicó la Dra. Victoria Costanzo (MN107.692), médica especialista en Oncología Clínica y subjefa de la Unidad de Cáncer de Mama del Instituto Alexander Fleming.
La aprobación en el país de esta nueva opción de tratamiento para el cáncer de mama temprano HER2 positivo se basa en los resultados del estudio fase III KATHERINE.
El estudio demostró que al administrarle trastuzumab emtansina a las pacientes -que luego de la cirugía quedaban con enfermedad residual- mejoraban notablemente su pronóstico, reduciendo en un 50% el riesgo de recaída o muerte.
"Esta aprobación cambia un estándar de tratamiento, nos permite rescatar y mejorar el pronóstico de pacientes que son resistentes al tratamiento en forma muy precoz. Es decir, que podemos curar a más pacientes sin que ello implique un deterioro en la calidad de vida, porque el trastuzumab emtansina actúa de manera selectiva liberando la droga dentro de la célula cancerosa", expresó la Dra. Costanzo.
"Se trata de una de las novedades más importantes en el mundo de la oncología en la esfera de cáncer de mama porque nos permite rescatar pacientes, que la mayoría son mujeres jóvenes en edad productiva, de una enfermedad muy agresiva ya que cuando el cáncer de mama HER2 positivo recae lo hace con compromiso en vísceras, con metástasis hepáticas y pulmonares", concluyó la Dra. Costanzo.
Desde hace veintidós años Roche desarrolla terapias dirigidas a HER2 en cáncer de mama, con tratamientos personalizados e innovadores que permiten brindar un mejor pronóstico, mejores expectativas y calidad de vida para las pacientes.
Argentinos desarrollan test de detección rápida
Investigadores argentinos crearon un test rápido que permite detectar coronavirus incluso en personas asintomáticas. El sistema recibió la aprobación de la ANMAT y se estima que se podrán producir unas 100.000 unidades por mes para fortalecer las acciones contra la pandemia.
El test lo elaboraron científicos de las universidades de San Martín y de Quilmes en colaboración con las Pymes tecnológicas CHEMTEST y Productos Bio-lógicos SA (PB-L).
Y según destacaron, “es más rápido y tiene mejor sensibilidad que el test RT-PCR”, que se utiliza actualmente para identificar casos de Covid-19.
El test fue diseñado para detectar moléculas del virus SARS-Cov-2, por lo que permite diagnosticar a personas que están cursando la infección, tengan síntomas o no, con la máxima performance diagnóstica.
En este sentido, uno de los investigadores de la UNQ, Daniel Ghiringhelli señaló que “la sensibilidad de nuestro método es impresionante y podría complementar el trabajo que ya se está haciendo con otros tests, en la medida en que abriría la puerta al testeo de una mayor cantidad de casos”.
“El objetivo era garantizar la soberanía sanitaria sobre los diagnósticos de COVID-19. Para eso teníamos que desarrollar un kit con los mejores estándares de calidad y producir localmente todos los insumos necesarios”, contó Diego Comerci, investigador del Instituto de Investigaciones Biotecnológicas (IIB) de la UNSAM y coordinador del desarrollo.
Y agregó que “como el test que desarrollamos da el resultado casi cuatro veces más rápido que los test RT-PCR y permite descentralizar aún más los testeos, ofrece la posibilidad de incrementar la cantidad de diagnósticos por día y quizás contribuir al levantamiento gradual del aislamiento obligatorio. También significa un ahorro de dólares y un ejemplo de lo que podemos hacer los argentinos y las argentinas con un Estado presente y coordinado”.
El desarrollo contó con financiamiento específico de la Secretaría de Asuntos Estratégicos de Presidencia de la Nación, del Ministerio de Ciencia, Tecnología e Innovación, y de la Agencia I+D+i.
“Empezamos con la parte técnica el 15 de marzo. Llevamos dos meses trabajando 12 horas por día promedio, fines de semana incluido. Estamos cansados, pero contentos porque esperamos que esto nos ayude a todos y todas”, contó Marcos Bilen, investigador de la UNQ y socio fundador de la pyme tecnológica PB-L.
Cómo funciona
El test tiene tres pasos: 1) hisopado y extracción del ARN del virus; 2) amplificación del ARN viral; 3) diagnóstico con tira reactiva.
Paso 1. Se toma una muestra de células de la nariz y la faringe de la persona a diagnosticar con un hisopo. Se procesa la muestra en un tubo con soluciones y resinas para que si hay células infectadas con SARS-CoV-2, liberen el ARN viral.
Paso 2. Al tubo con la solución del paso anterior se le incorpora un complejo enzimático y se lo incuba a 60° durante 45 minutos. Esta tecnología se llama ELA y su función es amplificar exponencialmente el ARN del virus, para que pueda ser detectado en el siguiente paso.
Paso 3. Se incorpora una tira reactiva a la solución ya amplificada. Si después de 10 minutos muestra dos bandas coloreadas, significa que la persona tiene el virus SARS-CoV-2. Si muestra una sola banda coloreada, significa que no lo tiene.
Aclaración: El test ELA-CHEMSTRIP diagnostica a personas que están cursando la enfermedad, ya sea que presenten síntomas o no. Si el test da negativo significa que la persona o bien no estuvo expuesta al virus, o bien que ya se recuperó.
Para saber si una persona que no presenta síntomas se recuperó del virus SARS-CoV-2 hay que utilizar otro tipo de test, denominado serológico, que miden la presencia de anticuerpos en sangre. ELA-CHEMSTRIP, en cambio, mide la presencia del virus en células de la nariz y la faringe.
Estudian técnica para detectar anticuerpos
Se trata de un tipo especial de anticuerpos, capaz de unirse al virus e impedir que éste quede libre e ingrese a una nueva célula. Científicos trabajan en cuantificar estos anticuerpos en muestras de plasma humano obtenido de personas que estuvieron enfermas y lograron recuperarse. Ese plasma inmune podría utilizarse en un eventual tratamiento destinado a pacientes con coronavirus disease 2019, es una enfermedad infecciosa causada por el virus SARS-CoV-2.
Produce síntomas similares a la gripe, y en casos graves produce neumonía, síndrome de dificultad respiratoria aguda, sepsis y choque séptico.
El Instituto de Virología de la Facultad de Ciencias Médicas de la UNC conformó un equipo de especialistas en técnicas de neutralización in vitro, dirigido por Sandra Gallego, para desarrollar esta herramienta en Córdoba.
La técnica permitirá detectar y cuantificar anticuerpos que posean propiedades neutralizantes contra el SARS-CoV-2 en plasmas humanos. Los anticuerpos “neutralizantes” son aquellos que pueden inhibir al virus.
“Cuando alguien se infecta con un virus produce una gran variedad de anticuerpos, pero hay un tipo de anticuerpos que tiene la capacidad de neutralizarlos, lo que significa que se unen al virus e impiden que este quede libre e ingrese a una nueva célula”.
Según explica la investigadora de la Facultad de Ciencias Médicas, dado que no todos los anticuerpos que genera el cuerpo son neutralizantes, el trabajo estará enfocado en estandarizar las condiciones de una técnica para cuantificar anticuerpos neutralizantes en plasmas humanos.
Teóricamente, el organismo comienza a generar defensas frente al virus luego de algunos días de iniciada la infección, pero siempre depende de la evolución que tenga esa infección.
“Hay casos de individuos asintomáticos, otros tienen síntomas leves, y otros con cuadros muy graves. No se puede decir con certeza cuáles de estas personas producirán anticuerpos neutralizantes, ni en qué cantidad. Por ello es necesario estudiar la presencia de estos anticuerpos en la sangre de las personas”, explica Gallego.
Por lo pronto, la especialista apunta que ya se sabe que los anticuerpos neutralizantes no se encuentran en cantidades suficientes en todos los enfermos, e incluso en algunos directamente no se generan.
“No conocemos ninguna técnica como esta que esté disponible en el país, capaz de realizar determinaciones de este tipo. Hay desarrollos que permiten la detección de anticuerpos totales, pero no que identifiquen y cuantifiquen anticuerpos neutralizantes”, amplió la investigadora de la UNC.
Existen antecedentes de tratamientos efectivos con plasmas inmunes, que se basaron –para la detección de anticuerpos neutralizantes– en el mismo principio que utilizará esta técnica. El más conocido es el de la fiebre hemorrágica argentina, que salvó miles de vidas humanas en la década del sesenta.
“El tratamiento con plasma inmune ya se usó para otras enfermedades respiratorias, como en infecciones por el Sars-Cov1 y la gripe H1 N1. Es un tratamiento muy eficaz. Actualmente, se está aplicando contra el SARS-CoV-2 en China, Europa y Estados Unidos con muy buenos resultados”.
Una vez terminados los ensayos in vitro, la herramienta se pondrá a disposición de las autoridades de salud pública para estudiar los plasmas de las personas infectadas y recuperadas. Esto permitirá analizar en ellos la presencia de anticuerpos neutralizantes que sirvan para tratar a otros pacientes. Además, la herramienta estará disponible para la comunidad científica.
El equipo de investigadores lo completan Adrián Díaz, Lorena Spinsanti, Sebastián Blanco, la doctora Brenda Konigheim y Javier Aguilar.
Este trabajo surgió en el marco de un convenio entre el Ministerio de Salud de la Provincia de Córdoba y el Instituto de Virología de la Facultad de Ciencias Médicas de la UNC. Fue, además, uno de los proyectos de la UNC seleccionados para ser financiados por la Agencia Nacional de Promoción de la Investigación, el Desarrollo Tecnológico y la Innovación. Recibió un subsidio de aproximadamente setenta mil dólares.
Disminución de consultas pediátricas en la cuarentena
Pareciera que el COVID ha invisibilizado al resto de las enfermedades pediátricas y eliminado por completo los motivos de consulta. Se observa que en los padres surgen dudas sobre la necesidad de realizar consultas que antes de la pandemia eran absolutamente habituales'. Así lo afirmaron especialistas de la Sociedad Argentina de Pediatría (SAP), alarmados por la disminución de los controles y del cumplimiento de los esquemas gratuitos y obligatorios de vacunación.
Según un relevamiento realizado en el mes de mayo '20 en el Área Metropolitana de Buenos Aires (AMBA) por el Observatorio de la Deuda Social Argentina (ODSA) de la UCA, un 22% de los hogares demoró la vacunación de sus niños por efecto de la cuarentena, correspondiendo mayoritariamente a los estratos medios bajos y bajos. Mientras que el 44% reportó que tuvieron que postergar la visita de control preventiva de salud de al menos uno de los niños/as del hogar, situación que se evidenció en forma más extendida, ya que afectó también a grupos que presentan bajos niveles de déficit en la atención de la salud de los niños/as, como son los sectores medios altos y medios profesionales y no profesionales.
Miedo a concurrir a los centros de salud y vacunatorios, dificultades con el transporte y la circulación y, en gran medida, confusión por mensajes poco claros desde el propio sistema de salud, son algunos de los motivos que permiten explicar esta disminución en las consultas y en la cobertura de vacunación
"Esta ausencia de consultas está provocando atrasos en el cumplimiento del calendario nacional gratuito y obligatorio de vacunación, sobre todo en el primer año de vida, que es el momento donde se concentra la mayor cantidad de vacunas para prevenir enfermedades muy graves como meningitis, neumonías, tétanos, difteria, coqueluche y sarampión", subrayó el Dr. Jorge Cabana, médico pediatra, ex presidente de la SAP.
"También puede generar la incorporación de alimentación complementaria inoportuna en los más pequeños, inadecuado acompañamiento familiar en las etapas madurativas de los niños, falta de adherencia a las medidas de prevención y detección tardía de determinadas patologías o condiciones que pueden diagnosticarse precozmente en controles de rutina", resumió el Dr. Cabana.
Por su parte la Dra. Ángela Nakab, médica especialista en pediatría y adolescencia, también miembro de la SAP, destacó que "la ausencia de controles en los recién nacidos y lactantes atenta contra la consolidación de la lactancia materna exclusiva durante los primeros 6 meses de vida, y complementaria hasta los 2 años".
Una especial preocupación de los especialistas es la demora en consultas que son de urgencia: "observamos una tardanza exagerada y muy peligrosa de consultas ante cuadros con síntomas claros; estamos viendo internaciones por complicaciones que podrían haberse evitado con una consulta más precoz, como neumonías con derrame pleural y apendicitis con peritonitis, entre otras", insistió la Dra. Nakab.
Otro foco de alarma está puesto en los chicos y adolescentes que presentan enfermedades crónicas como diabetes, enfermedad renal, cardiopatías, enfermedades respiratorias crónicas, las de origen endocrinológico, inmunodeficiencias, las relacionadas con la salud mental, la enfermedad inflamatoria intestinal, enfermedades neurológicas, hipotiroidismo, tuberculosis y también reumatológicas como la artritis reumatoidea o el lupus, entre muchas otras.
"Todas éstas son patologías que necesitan de un control periódico y en las cuales la falta de consulta médica puede traer aparejadas importantes complicaciones, tanto para el niño como para su familia, requiriendo una red de sostén y acompañamiento permanentes", sostuvo la Dra. Nakab.
"En general el niño, niña o adolescente con enfermedad crónica o con capacidades diferentes depende de un seguimiento específico, que es mejor realizado por el profesional que conoce su historia junto a un equipo interdisciplinario. Los cambios de profesional o las ausencias son peor toleradas y pueden atentar contra el éxito del seguimiento", completó el Dr. Cabana.
Desde la SAP, enfatizan que están generadas las condiciones para una 'consulta pediátrica segura', tanto las de control como las de urgencia, y tanto para el paciente y su acompañante como para el personal administrativo, de limpieza, el médico tratante y los demás profesionales de salud que intervienen.
Esto se cumple mediante protocolos muy estrictos que promueven el alejamiento temporal de los turnos, distanciamiento en salas de espera, equipos de protección personal, higiene y disponibilidad de alcohol en gel y lavado frecuente de manos, entre otros. Existe además una separación edilicia muy clara dentro de las instituciones, que mantiene apartada el área para los pacientes sospechosos (por ejemplo, febriles) de los consultorios para niños sanos y los vacunatorios.
Con respecto a las teleconsultas, es importante tener en cuenta que si bien son muy útiles y resuelven un número considerable de situaciones, no reemplazan a la consulta presencial, en la que se puede realizar un examen clínico y una observación más profunda, sobre todo en el primer año de vida del niño o frente a síntomas que evidencien cuadros importantes. 'Debe evitarse el abuso de la teleconsulta, ya que no propicia el mejor escenario para hacer un diagnóstico certero y genera un distanciamiento en el interacción médico-paciente' pregonan desde la SAP.
Otra de las preocupaciones de los pediatras con relación a la pandemia es que se ha generado toda una situación que contribuye a que no estén respetándose los derechos de los niños y que, como en toda contingencia de crisis, la pandemia COVID-19 ha puesto más en evidencia y agravado muchas inequidades y desigualdades en ese sentido.
"Aun cuando no discutimos las medidas tomadas por la pandemia, la realidad es que nadie se ha preocupado por escuchar a los niños. Siendo los menos vulnerables al virus, son los que mayor limitación de derechos están teniendo", afirmó el Dr. Cabana.
"Los niños han recibido instrucciones que han modificado todas sus rutinas, viviendo en forma simultánea la ansiedad e inseguridad de los adultos. Según su edad, maduración y contexto social esto los expone y los hace muy frágiles", insistió.
Muchos de los elementos que hacen a la esencia de la niñez han sido drásticamente alterados: la interacción social con sus pares, el acercamiento con los afectos y el disfrute del tiempo de ocio en las actividades recreativas y deportivas. Por lo tanto, desde la SAP exhortaron a estar conectados con los niños, hacer seguimiento, identificar signos de alarma y saber que el equipo de salud está para acompañar y actuar en todo lo que sea necesario.
'La educación –cuando las condiciones sociales permiten mantenerla– es una educación centrada en deberes o tareas, lo que no constituye el verdadero aprendizaje. Una consecuencia de la falta de escolaridad y del aislamiento social es la mayor exposición a la violencia intrafamiliar, a depredadores sexuales en las redes sociales, a la mala alimentación, al sedentarismo y al abuso de pantallas, entre otras situaciones', refieren.
"Frente a este panorama, las voces de los niños no han sido ni son escuchadas, no se ha indagado acerca de sus sentimientos, miedos y ansiedades. Podemos decir que la ausencia de las voces de los niños también es una consecuencia de la pandemia. Mención especial merecen los niños de padres pertenecientes al personal de salud, que sufren miedo y angustia específica ante la posibilidad de contagio. Además, los niños han sido señalados como posibles difusores de la pandemia, con el temor de poder ser vectores de la infección de sus mayores, lo que aumenta su estrés y vulnerabilidad", concluyó el Dr. Cabana.
Desde la SAP consideran que tanto las Instituciones como los consultorios pediátricos individuales están en condiciones de ofrecer una consulta con todas las normas de seguridad, distanciamiento social, higiene y protección personal, a fin de acompañar a las familias en el cuidado de todos los aspectos de su salud. Por eso recomiendan:
· Mantener las consultas y controles necesarios, solicitando turnos programados.
· Especialmente en el primer año de vida, realizar todos los controles de salud y así poder anticiparse a cualquier dificultad que pudiera surgir.
· Respetar estrictamente los horarios estipulados y las normas de higiene y distanciamiento del centro de salud.
· Pautar la manera de acceder a los vacunatorios y así cumplir con los cronogramas establecidos por el Calendario Nacional.
· Promover la lactancia materna exclusiva hasta los 6 meses de edad
• Cuando sea posible, hacer un uso adecuado de alternativas no presenciales de consulta (WhatsApp y/o Telemedicina) en las situaciones que puedan resolverse por este medio.
• Consultar cuando sientan que la situación en el hogar está siendo muy difícil en el aspecto emocional o de contención.
· Acompañar y escuchar qué nos están diciendo los niños y adolescentes en este momento, qué está pasándoles, qué es lo que quieren hacer, qué piensan, cómo se sienten y cuáles son sus temores.
Distanciamiento social, preventivo y obligatorio
Tras el anuncio del presidente de la Nación, Alberto Fernández, en el que parte del territorio pasará a partir del lunes a una nueva fase denominada Distanciamiento Social, Preventivo y Obligatorio, autoridades del Ministerio de Salud explicaron los criterios de esta nueva normativa en el reporte matutino sobre el nuevo coronavirus.
La secretaria de Acceso a la Salud, Carla Vizzotti, expresó que alrededor del 85% de los departamentos del país está en condiciones de hacerlo y que para ello deben cumplir algunos requisitos epidemiológicos y sanitarios. En este sentido, detalló que el sistema de salud tiene que contar con disponibilidad para dar respuesta a la posible demanda por COVID-19 y certificar la ausencia de transmisión comunitaria del virus.
“Cumplidos estos requisitos, las áreas pueden pasar a distanciamiento social, preventivo y obligatorio con un monitoreo muy estricto de la situación epidemiológica”, aseguró Vizzotti.
La secretaria advirtió que este distanciamiento se realiza en el departamento de residencia y que es necesario mantener la separación mínima de dos metros entre las personas, usar tapabocas, lavarse las manos con frecuencia, estornudar y toser en el pliegue del codo, ventilar los ambientes y desinfectar las superficies.
“En todo el país, independientemente de la situación epidemiológica, las personas que tienen factores de riesgo deben continuar con las medidas de prevención, seguir con licencia y extremar los cuidados”, aclaró la funcionaria.
También Vizzotti destacó la importancia de que los departamentos que ingresen a esta nueva modalidad sensibilicen la vigilancia epidemiológica. “El tránsito interjurisdiccional es el punto al que se le debe prestar muchísima atención” como así también la identificación de los síntomas compatibles con COVID-19 (fiebre, dolor de garganta, dificultad respiratoria, o pérdida súbita del sentido del olfato y del gusto) y la consulta rápida al sistema de salud para prestar cuidados y hacer aislamiento si se confirma el caso.
Respecto de los datos epidemiológicos de COVID-19 a nivel nacional, el subsecretario de Estrategias Sanitarias, Alejandro Costa, informó que son 20.197 los casos confirmados y 615 los fallecidos, por lo que la tasa de letalidad es del tres por ciento. Además, hay 248 personas internadas en terapia intensiva y 6.088 recuperadas. La cantidad de tests realizados por PCR son 183.862 y el porcentaje de positividad promedio es de 13,3%.
Manejo integrado de epidemias
“En esta coyuntura de pandemia de COVID-19 es muy importante recordar que en Argentina ocurren otras problemáticas como Chagas, leishmaniasis y dengue que son enfermedades vectoriales”, indicó la directora del Centro Nacional de Diagnóstico e Investigaciones de Endemoepidemias (CeNDIE) del ANLIS- Malbrán, Soledad Santini, durante su participación en el reporte diario.
Dada la situación de dengue en el país, aclaró que mientras el nuevo coronavirus se transmite de persona a persona, el virus del dengue requiere un vector, el mosquito Aedes aegypti, que en Argentina se lo encuentra desde el norte hasta la provincia de Neuquén incluida. Este mosquito deposita sus huevos en agua acumulada en recipientes ubicados dentro de los domicilios, patios y jardines.
“En los momentos cálidos tenemos todos los estadios del ciclo de vida del mosquito: huevo, larva, pupa y adultos, mientras que en los fríos los encontramos en estadio de huevo. Por eso es muy importante aprovechar este momento de confinamiento en los hogares para identificar los posibles lugares como macetas, floreros, bebederos de animales, y todos recipientes en los que puedan haber quedado pegados los huevos”, recomendó.
Estos elementos deben ser lavados y frotados con esponja o cepillo para luego secarlos y guardarlos en lugares donde no vuelvan a acumular agua. En las cañerías, Santini aconsejó tirar agua hirviendo.
“Es importante que todos colaboremos. Si eliminamos los huevos de nuestras casas, en el ciclo cálido que viene no vamos a tener mosquitos adultos”, concluyó.
AstraZeneca elabora vacuna experimental
AstraZeneca ya elabora la vacuna experimental AZD1222 en fábricas de la India, Oxford, Suiza y Noruega. Y, según anunció la empresa con sede en Cambridge, espera haber distribuido cientos de millones de dosis de la vacuna este año y al menos 2.000 millones a mediados de 2021.
La compañía reveló, además, que ya ha firmado acuerdos para producir 400 millones de dosis para los EEUU y 100 millones para el Reino Unido. Gran Bretaña se comprometió a pagar por las dosis “lo antes posible”, y desde el Gobierno de Boris Johnson esperan que un tercio de las vacunas estén listas en cuatro meses.
Tras una fase inicial de pruebas en 160 voluntarios sanos de entre 18 y 55 años, el estudio del AZD1222 de la Universidad de Oxford pasó a las fases dos y tres, lo que supone aumentar las pruebas hasta 10.260 personas y ampliar el rango de edad de los voluntarios para incluir a los niños y los ancianos.
Según detalló The Daily Mail, Pascal Soriot, director ejecutivo de AstraZeneca, explicó que han empezando a fabricar la vacuna ahora mismo para tenerla lista para cuando haya resultados. “Por supuesto, con esta decisión viene un riesgo, pero es un riesgo financiero”, agregó.
Soriot aseguró que AstraZeneca no obtendrá ningún beneficio del suministro de la vacuna: “Sentimos que hay momentos en la vida en que las corporaciones necesitan dar un paso adelante y contribuir a resolver un gran problema como éste, así que decidimos hacerlo sin ánimo de lucro”. Sin embargo, explicó, esto sólo durará hasta que la Organización Mundial de la Salud (OMS) baje oficialmente la crisis del nivel de “pandemia global”.
La posible vacuna contra la COVID-19 en la que trabajan científicos de la Universidad inglesa de Oxford será probada en Brasil por el nivel de infección en ese país y a fin de determinar su eficacia.
Expertos del Instituto Jenner de esa universidad empezaron a desarrollar la vacuna el pasado mes de enero en chimpancés, y actualmente están trabajando en las fases clínicas. Ante la disminución de los casos de coronavirus en el Reino Unido, los científicos necesitan un lugar con más alta infección del virus para demostrar si es o no efectiva. Soriot reveló que el mayor problema ahora es que “la enfermedad está bajando”, por lo que “están buscando el mal en muchas partes del mundo”.
Brasil, en efecto, apoyará la iniciativa con 2.000 voluntarios que no entraron en contacto con la enfermedad, tanto en Río como en San Pablo, las dos ciudades más afectadas por la pandemia en el país sudamericano. Así, será parte del plan global de desarrollo de vacunas y será el primer país en llevar a cabo las pruebas de Oxford después del Reino Unido.
El procedimiento fue aprobado por la Agencia Nacional de Vigilancia Sanitaria (Anvisa) y, en San Pablo, los estudios serán dirigidos por el Centro de Referencia para Inmunobiológicos Especiales (Crie) de la Universidad Federal del estado (Unifesp). La vacuna producida por la universidad británica fue incluida en un estudio realizado por el banco de inversión Morgan Stanley, que mapeó 110 búsquedas de una fórmula inmunizante, y se considera que es una de las seis candidatas más prometedoras para curar la enfermedad que afecta al planeta.
La idea es que el estudio aleatorizado evalue la seguridad y la eficacia del inmunizador. La agencia, por su parte, señaló que los ensayos clínicos en humanos realizados bajo el sello británico demostraron ser seguros. La infraestructura médica y los equipos serán financiados por la Fundación Lemann, y los primeros mil voluntarios, de San Pablo, serán reclutados por Unifesp; mientras que las otras 1.000 personas serán parte de la prueba en Río de Janeiro.
Según los últimos datos oficiales del Ministerio de Salud, el Reino Unido comunicó el jueves 176 nuevas muertes por COVID-19, hasta un total de 39.904 desde que comenzó la pandemia.
Ayer, países, empresas y entidades de todo el mundo se comprometieron a aportar 8.800 millones de dólares en cinco años a la Alianza Mundial para la Inmunización y la Vacunación (GAVI), para impulsar la vacunación infantil en países en desarrollo y la lucha contra la COVID-19.
Importante donación de Colgate
Bajo el lema “Manos Limpias, Salvan Vidas”, Colgate anunció la donación de 25 millones de barras de jabón a nivel global, con el fin de apoyar a la Organización Mundial de la Salud (OMS) en la lucha contra la propagación de COVID-19. Esta contribución será distribuida en todo el mundo, inclusive en la Argentina, en las comunidades más vulnerables.
Según la OMS, un lavado de manos adecuado es fundamental para ralentizar la propagación de la enfermedad. Pero la combinación de falta de acceso a productos esenciales de higiene, como el jabón, y el desconocimiento de cómo lavarse las manos para matar el virus, podría significar un obstáculo.
Para ayudar a superarlo, Colgate puso a disposición cinco de sus plantas de producción ubicadas en tres continentes para producir este nuevo jabón que será especialmente empaquetado con instrucciones sobre el lavado de manos. De esta manera la empresa ayudará a amplificar el mensaje de la OMS en su campaña educativa global #SafeHandsChallenge, en la cual invita a la gente a compartir videos lavándose las manos correctamente.
Parte de la iniciativa global de Colgate llegará a Argentina y, por intermedio de la sede local de UNICEF, se donarán más de 300 mil barras de jabón. Esta donación se suma a otras más llevadas a cabo por la compañía en el país, a organizaciones tales como Cruz Roja Argentina, Caritas, Fundación Alegría, Fundación Sí, Municipalidad de Rosario, Asociación Hermanas Benedictinas y GYCA (Hospital Thompson, Hogar Milagros). Las mismas fueron beneficiadas desde el inicio de la pandemia con productos esenciales de higiene personal como jabones, crema dental, cepillo de dientes y enjuagues.
El mundo está atravesando un momento único en la historia moderna y tanto marcas como empresas tienen una gran responsabilidad con las comunidades en las que operan. Desde el inicio de esta pandemia, Colgate reasignó gran parte de su fuerza productiva, a la elaboración de elementos de higiene esencial con el fin de evitar la propagación del virus en el país y en el mundo.
La iniciativa “Manos Limpias” también incluye el compromiso de donación de USD 20 millones en salud e higiene a ONGs de todo el mundo que no cuentan con los recursos necesarios para la distribución en sus comunidades locales.
La HTA duplica el riesgo de muerte por Covid-19
Lo asegura una investigación publicada hoy en el « European Heart Journal» que añade que los pacientes que no tomaban medicamentos para controlar la afección tenían un riesgo todavía mayor.
Este dato indica que los pacientes no deben dejar de tomar su medicación tal y como habían sugerido algunos trabajos al asociar en la terapia antihipertensiva con un mayor riesgo. «En contraste con nuestra hipótesis inicial, encontramos que los fármacos antihipertensivos inhibidores de RAAS no estaban relacionados con un mayor riesgo de morir por covid-19 y, de hecho, pueden ser protectores», concluye el trabajo. Por lo tanto, los autores sugieren que los pacientes no deben interrumpir o cambiar su tratamiento antihipertensivo habitual a menos que lo indique un médico.
La revisión de la información mostró que 34 de 850 pacientes hipertensos (4%) con coronavirus falleció en comparación con 22 de 2.027 pacientes sin hipertensión (1,1%); es decir, un riesgo 2,12 veces mayor después del ajuste por factores que podrían afectar los resultados, como la edad, el sexo y otras afecciones médicas, señalan los autores, Fei Li y Ling Tao, del Hospital Xijing.
Y, de entre los pacientes con hipertensión que no estaban tomando medicamentos para la afección, 11 de 140 (7,9%) fallecieron por coronavirus en comparación con 23 de 710 (3,2%) de los que sí seguían medicándose –un riesgo 2,17 veces mayor-.
Poco después de empezar a tratar pacientes con covid-19, a principios de febrero en Wuhan, vimos que casi la mitad de los que murieron tenían hipertensión arterial
Los investigadores llevaron a cabo posteriormente un meta-análisis para comparar los datos de los pacientes de Huo Shen Wan con los de casi 2.300 casos de otros tres estudios para analizar las tasas de mortalidad de aquellos tratados con medicamentos antihipertensivos, especialmente los que se dirigen el sistema renina-angiotensina-aldosterona (RAAS), que incluyen los inhibidores de la enzima convertidora de angiotensina (ECA) o bloqueadores de los receptores de angiotensina (BRA). Otros medicamentos antihipertensivos son los betabloqueantes, los bloqueadores de los canales de calcio (CCB) o los diuréticos.
Después de esta comparación se apreció que había un menor riesgo de morir en aquellos que seguían un tratamiento con inhibidores de RAAS. Sin embargo, los investigadores reconocen que este resultado debe tratarse con precaución ya que el número de pacientes en este análisis fue pequeño y, por lo tanto, podría deberse al azar.
Es muy importante, advierte Li, que los pacientes con hipertensión se den cuenta de que corren un «mayor riesgo de fallecer por covid-19». De hecho, 140 pacientes ingresados en el hospital Huo Shen Shan con covid-19 que habían suspendido su tratamiento antihipertensivo debido a varias razones «tenían un mayor riesgo de morir por coronavirus».
«Poco después de empezar a tratar pacientes con covid-19, a principios de febrero en Wuhan, vimos que casi la mitad de los que murieron tenían hipertensión arterial», apunta Ling Tao.
Debido a que se trata de un estudio observacional, los investigadores precisan que es demasiado pronto para hacer recomendaciones clínicas basadas en estos resultados. «Estos datos deben interpretarse con cautela. Sin embargo, respaldan las recomendaciones para la Sociedad Europea de Cardiología que aseguran que no se debe interrumpir o cambiar el tratamiento antihipertensivo», añade el profesor Tao.
El estudio continúa con un ensayo clínico aleatorizado en la Universidad Nacional de Irlanda en Galway, coordinado por J. William McEvoy y Patrick Serruys, coautores del artículo de EHJ, debido a que ahora se diagnostican menos casos de covid-19 en China.
Según Serruys quedan tres cuestiones por resolver, y esperamos que nuestro ensayo clínico responda las dos primeras: ¿qué tipo de fármaco debe administrarse a los pacientes con hipertensión y covid-19 (inhibidores RAAS o inhibidores no RAAS)? y ¿podrían estos medicamentos reducir el riesgo de muerte en estos pacientes?».
Y, en cuanto a la tercera cuestión, apunta Serruy, acaba de ser contestada por un reciente publicado en « The New England Journal of Medicine», que mostraba que los medicamentos antihipertensivos, como los inhibidores de la ECA y los BRA, no están asociados con un mayor riesgo de infectarse por el coronavirus».
En relación al tratamiento con antihipertensivos, un comentario que acompaña a este trabajo escrito por Luis M. Ruilope y Gema Ruiz Hurtado, del Hospital 12 de Octubre, y Juan Tamargo, de la Universidad Complutense, ambos en Madrid, destaca estos resultados que confirman no debe suspenderse en pacientes infectados por SARS-CoV2.
Además, añaden, que otro aspecto positivo de los bloqueadores RAAS son sus propiedades antitrombóticas, que podrían mejorar las frecuentes complicaciones trombóticas o tromboembólicas que se están observando en los pacientes con covid-19.
Brasil prueba posible vacuna para Covid-19
La posible vacuna para el nuevo coronavirus desarrollada por la Universidad de Oxford, en el Reino Unido, se comenzará a probar en pacientes en Brasil este mes. Así lo confirmó el Ministerio de Salud del país sudamericano este miércoles, de acuerdo con O Globo.
Brasil, en efecto, apoyará la iniciativa con 2.000 voluntarios que no entraron en contacto con la enfermedad, tanto en Río como en San Pablo, las dos ciudades más afectadas por la pandemia en el país sudamericano. Así, será parte del plan global de desarrollo de vacunas y será el primer país en llevar a cabo las pruebas de Oxford después del Reino Unido.
El procedimiento fue aprobado por la Agencia Nacional de Vigilancia Sanitaria (Anvisa) y, en San Pablo, los estudios serán dirigidos por el Centro de Referencia para Inmunobiológicos Especiales (Crie) de la Universidad Federal del estado (Unifesp).
La infraestructura médica y los equipos serán financiados por la Fundación Lemann, y los primeros mil voluntarios, de San Pablo, serán reclutados por Unifesp; mientras que las otras 1.000 personas serán parte de la prueba en Río de Janeiro.
La vacuna producida por la universidad británica fue incluida en un estudio realizado por el banco de inversión Morgan Stanley, que mapeó 110 búsquedas de una fórmula inmunizante, y se considera que es una de las seis candidatas más prometedoras para curar la enfermedad que afecta al planeta.
La idea es que el estudio aleatorizado evalue la seguridad y la eficacia del inmunizador. La agencia, por su parte, señaló que los ensayos clínicos en humanos realizados bajo el sello británico demostraron ser seguros.
Para Natália Pasternak, investigadora colaboradora del Laboratorio de Desarrollo de Vacunas del Instituto de Ciencias Biomédicas de la USP, citada por O Globo, la noticia llega en un buen momento no solo por el empeoramiento de la pandemia en Brasil, sino también porque contribuye a echar luz sobre la capacidad científica brasileña.
“Una de las principales ventajas para Brasil es el hecho de ser parte de un estudio internacional. Es una contribución importante en un momento en que el país tiene una mala imagen internacional, ya que la pandemia se está manejando extremadamente mal y esto pone a todo el mundo en peligro”, analizó la investigadora y también columnista del blog A Hora da Ciência.
Las pruebas de la vacuna británica en Brasil van a contramano de la estrategia del gobierno federal, que está tratando de impulsar el uso profiláctico de la hidroxicloroquina.
“Lo que funciona es la vacuna. Eso es en lo que tenemos que invertir. No en una droga que nunca ha sido científicamente efectiva contra Covid-19”, añadió Pasternak respecto de la estrategia del gobierno de Jair Bolsonaro, que siempre ha desestimado las recomendaciones de los profesionales sanitarios.
Otra ventaja es que, si se demuestra su eficacia, el acuerdo con Oxford podría facilitar la producción de la fórmula en el país: “Tener el acuerdo directamente con el Instituto Jenner, en Oxford, hace que sea mucho más fácil cuando tenemos que implementar tecnología de producción aquí. En algún momento, si resulta efectivo, todo el mundo querrá producirlo y Brasil tendrá la ventaja de tener este acuerdo firmado”, dijo la especialista.
No obstante, como dato negativo Pasternak admitió que si Oxford ha elegido a Brasil como el país para hacer las primeras pruebas, esto se debe a las dificultades que tiene el país en la gestión de la pandemia. Con 555.383 casos confirmados de la enfermedad, es el segundo país más afectado en el mundo, solo por detrás de los Estados Unidos. Registra al miércoles casi 32.000 muertes, la cuarta cifra más alta a nivel global.
El estudio se llevará adelante con un método sencillo: se dividirán a los voluntarios en dos; uno de ellos recibirá la vacuna y el otro, un placebo.
La vacuna Oxford fue creada a partir de un adenovirus de chimpancé. La fórmula se basa en el llamado vector viral, es decir, un virus que no es Sars-CoV-2 (que causa Covid-19) en el que se clona la secuencia genética del nuevo coronavirus, para estimular las respuestas inmunes. Las primeras fases de trabajo en el Reino Unido fueron prometedoras.
Convocan a recuperados de coronavirus a donar plasma
Veintiséis de un total de 29 pacientes bonaerenses con coronavirus evolucionan favorablemente gracias al plasma de otras personas que se recuperaron de la infección y que donaron ese componente de la sangre, rico en anticuerpos contra el virus pandémico.
Desde el ministerio de Salud bonaerense insisten en que quienes se recuperaron se comuniquen con la línea gratuita para donar sangre. Se calcula que por cada donación es posible salvar la vida de hasta cuatro personas con COVID-19.
Los casos constituyen un motivo de optimismo para las autoridades sanitarias de la Provincia de Buenos Aires quienes, a partir de la evidencia, insisten especialmente en la necesidad de que quienes superaron la enfermedad donen sangre para obtener plasma, el hemocomponente que podría convertirse en la primera “cura” para la infección que acecha al mundo.
En las últimas semanas, en la Provincia, se corroboró la recuperación completa en dos hombres adultos y notables mejorías en el estado de salud de una niña y de un bebé que aún permanecen internados. De estos cuatro casos, dos son varones de 43 y 40 años de edad que estuvieron internados en la terapia intensiva del hospital de Trauma Federico Abete de Malvinas Argentinas y ya fueron dados de alta. En tanto, los dos pacientes pediátricos tratados con resultados favorables son una niña de 12 años y un bebé recién nacido, ambos internados en el hospital provincial Sor María Ludovica de La Plata.
El director provincial de Hospitales, Juan Riera, detalló que “todos los casos forman parte del Protocolo Provincial de Investigación sobre Plasma de Convalenciente de COVID-19”, dirigido a pacientes COVID-19 positivos de moderados a graves.
“Hasta ahora se aplicó en 29 casos, de los cuales 26 mejoraron notablemente, 8 incluso fueron dados de alta y tres fallecieron. Se presume que las personas que murieron, quienes tenían otras enfermedades de base, ya estaban en una fase muy avanzada de la infección”, explicó Lorena Regairaz, inmunóloga y asesora técnica del Protocolo Provincial. Y aclaró que el plasma no reduce el daño que el virus ya provocó en el organismo “pero sí frena la viremia, es decir, la replicación del virus”.
El plasma se obtiene a partir de una donación de sangre de un paciente recuperado de coronavirus. La extracción y procesamiento está a cargo del Instituto Provincial de Hemoterapia, con sede en La Plata. A la sangre se le realiza un procedimiento llamado “aféresis”, que separa el plasma del resto de los componentes de la sangre. Allí mismo se prepara la unidad requerida y se la envía a los hospitales bonaerenses que lo necesitan.
“Para ser aplicado, el paciente con coronavirus o su familiar más cercano debe firmar un consentimiento informado donde se le explica que es parte de un protocolo, y se les dan precisiones del alcance de esta terapia que aún es novedosa y se está investigando pero que, afortunadamente, comienza a mostrar resultados auspiciosos”, comenta Riera.
Para la donación de sangre, los pacientes de la provincia de Buenos Aires que se hayan recuperado deben comunicarse a la línea gratuita del Cucaiba: 0800-222-0101. Las personas de La Plata pueden dirigirse al Instituto Provincial de Hemoterapia (calle 15 esquina 66) y aquellas que vivan en otros municipios pueden llamar a esa línea para solicitar que personal de ese Centro, dependiente del ministerio de Salud bonaerense, realice el traslado necesario para concretar la donación que es un procedimiento breve, indoloro y cien por ciento seguro.
Lo más visto
- Covishield, la vacuna que India lanzó con Oxford-AstraZeneca
- El gobierno establece los requisitos para la producción de cannabis medicinal
- Anmat aprobó en el país la primera vacuna que protege contra el dengue
- Comunicación de Novo Nordisk: Diferencias en la indicación de Victoza® y Saxenda®
- Ibupirac declarado apto para celíacos